| Afaceri | Agricultura | Comunicare | Constructii | Contabilitate | Contracte |
| Economie | Finante | Management | Marketing | Transporturi |
Management
|
|
Qdidactic » bani & cariera » management Managementul Informatiei - ecuatiile pragului decizional |
Managementul Informatiei - ecuatiile pragului decizional
Ecuatiile pragului decizional
Pentru mai buna intelegere a acestui studiu de caz prezentam, mai intii, metodologia de calculare a acestor ecuatii.
Analiza noastra provine dintr-un model simplu de decizie pentru 4 rezultate diferite:(D+, Rx+); (D+, Rx-); (D-, Rx+); (D-,Rx-).
Exista doua alternative de "a administra" sau de "a nu administra" un anumit tratament:
- starea (D+, Rx+) reprezinta rezultatul pentru acei pacienti care aveau boala si li s-a administrat tratamentul;
- starea (D-, Rx+) reprezinta rezultatul pentru acei pacienti care nu aveau boala si li s-a administrat tratamentul;
- starea (D-, Rx-) reprezinta rezultatul pentru acei pacienti care nu aveau boala si nu li s-a administrat tratamentul;
- starea (D+, Rx-) reprezinta rezultatul pentru acei pacienti care aveau boala si nu li s-a administrat tratamentul.
Vom exprima utilitatile celor patru stari ca o probabilitate a numarului pacientilor care nu vor fi afectati de consecintele bolii sau de riscul tratamentului.
Cind urmarim utilitatea pentru starea (D+, Rx+) va trebui sa luam in considerare efectele bolii si ale tratamentului comparativ cu starea de sanatate. Tratamentul insusi poate avea efecte benefice (daca isi exercita efectul asupra bolii), dar si efecte adverse (masurate prin intermediul riscului).
Efectul tratamentului asupra mortalitatii/morbiditatii (Mrx) poate fi exprimat prin eficacitatea tratamentului (E) si prin mortalitate/morbiditate (M) fara tratament:
![]()
- daca E=1 atunci Mrx=0, deci tratamentul a eliminat complet boala .
- daca E=0 atunci Mrx =M, deci mortalitatea/morbiditatea este neschimbata fata de riscul initial al bolii.
Eficacitatea tratamentului (E) este echivalenta cu reducerea relativa a riscului tratamentului (RRR) care reprezinta un mod obisnuit de a exprima eficacitatea terapiei.
Utilitatea pentru starea de sanatate (D+,Rx+) este:
![]()
, unde:
- R rx este riscul tratamentului,
- Mrx este mortalitatea/morbiditatea bolii pentru pacientul aflat in tratament
Aceste doua evenimente sunt practic disjuncte, adica
probabilitatea de a le avea pe amindoua simultan este nula,
adica ![]() (de exemplu in timpul unei terapii
anticoagulante, pacientul nu poate avea un cheag sau o singerare in acelasi timp).
(de exemplu in timpul unei terapii
anticoagulante, pacientul nu poate avea un cheag sau o singerare in acelasi timp).
Asadar, utilitatea pentru starea (D+,Rx +) poate fi rescrisa ca :
![]()
In acelasi mod, utilitatea pentru starea (D-, Rx+) este egala cu procentajul pacientilor sanatosi care nu sufera de efecte secundare de pe urma tratamentului:
![]()
Utilitatea pentru starea (D+, Rx -) este egala cu procentajul pacientilor care nu au primit tratamentul si care nu au fost afectati de boala:
![]() , iar utilitatea pentru
, iar utilitatea pentru ![]()
Beneficiul net (B) este definit ca o diferenta intre utilitatea aplicarii si cea a neaplicarii terapiei la pacientii bolnavi:
Beneficiul net (B)=U (D+, Rx +) - U (D+, Rx -), la care se adauga si
Riscul net (R) (R)=U (D-, Rx -) - U(D-,Rx +)
Utilizind expresiile utilitatilor de mai sus expresia beneficiului net devine:
![]()
sau inlocuind expresia lui Mrx:
![]()
|
sau utilizind Numarul Necesar de Tratamente (NNT):
![]()
Riscul net este :
R=1-(1-Mrx )=R rx
Inlocuind aceste valori in relatia :
![]()
Vom obtine ecuatia probabilitatii de prag:
![]()
In definirea beneficiului net si a riscului net s-a presupus ca pacientul nu poate sa sufere in acelasi timp de pe urma efectelor bolii de care este tratat (Mrx) si datorita riscului tratamentului (Rrx ).
In cazul in care nu dorim sa neglijam aceasta posibilitate, beneficiul net va avea valoarea:
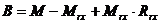 , iar
, iar
probabilitatea de prag:
![]()
De notat ca in modelul nostru R=Rrx, adica riscul net este egal cu riscul tratamentului. Pentru a evita confuziile dintre valorile nete (calculate) si datele noastre, am introdus notatia R rx care se refera la riscul tratamentului. De aceea, in cazul calcularii probabilitatii de prag si a testarii sale se va utiliza formula pragului de tratament Pt cu valorile eficacitatii, morbiditatii/mortalitatii si a riscului.
A trata sau a nu trata ?
- Embolismul pulmonar -
Descrierea cazului:
O femeie de 30 de ani, astmatica, care consuma oral pilule contraceptive este consultata pentru durerile pleuritice din partea dreapta a pieptului si dispnea.
Ea a avut experienta unei reactii anafilactice cu citiva ani in urma, la vremea respectiva i s-a facut o pielografie intravenoasa. Nu exista o evidenta a flebitei. Tensiunea oxigenului in singe este de 60 mmHg, iar tensiunea dioxidului de carbon de 30 mmHg si Ph de 7,50. O scanare a plaminului drept arata o leziune usoara.
Medicul a estimat probabilitatea unui embolism pulmonar acut intre 40 si 60 % pe baza datelor de mai sus. Deoarece femeia a avut o reactie anafilactica anterioara la materialul de contrast al razelor X, radiografia pulmonara este considerata prea riscanta.
Care este decizia corecta : Ar trebui administrata heparina, urmata de anticoagulante pe termen lung (6 luni) sau nu ?
Analiza cazului
Pericolul unui pacient cu embolism pulmonar este recidiva (reembolizarea pulmonara), care este asociata cu rate mari ale morbiditatii si mortalitatii. Tratamentul cu anticoagulante este asociat cu o rata a mortalitatii relativ scazuta in acest interval de virsta, dar si cu o rata a morbiditatii destul de ridicata.
Ipotezele de lucru
Din datele statistice anterioare se cunoaste ca:
1. Fara tratament, exista 50 % sanse de reembolizare.
2. Din pacientii cu reembolizare, 50 % au decedat; astfel fara tratament 25 % dintre pacienti vor muri de reembolizare.
3. Anticoagularea pe termen lung este asociata cu o rata de morbiditate de 5 % (necesita spitalizare) si cu o rata de mortalitate de 0,01 % .
4. Cu un embolism pulmonar anterior si cu administrarea de anticoagulante, exista 15 % sanse de reembolizare si astfel 7,5 % sanse de deces datorita reembolizarii.
5. Morbiditatea unei complicatii majore datorata anticoagularii este considerata egala cu morbiditatea unui episod de reembolizare care nu este fatal.
Calculul datelor :
- datele referitoare la mortalitate:
Pentru un embolism pulmonar netratat, mortalitatea (M) este de 25 %, adica M= 0,25. Pentru un embolism pulmonar tratat, 7,5 % dintre pacienti au decedat datorita unui reembolism, adica Mrx= 0,075.
Eficacitatea tratamentului (E) va fi :
![]()
Riscul asociat este de Rrx= 0,0001, iar pragul de tratament Pt (probabilitatea de intrare):
![]()
- datele referitoare la morbiditate:
Pentru un embolism pulmonar netratat, morbiditatea (M) este de 50 %, adica M= 0,50. Pentru un embolism pulmonar tratat, exista 15 % sanse de reembolizare, adica Mrx= 0,15.
Astfel eficacitatea heparinei in tratamentului embolismul pulmonar (E) este egala cu :
![]()
Riscul echivalent este de Rrx= 0,05, iar pragul de tratament Pt (probabilitatea de intrare):
![]()
Pragul de tratament este extrem de important in luarea unei decizii, daca probabilitatea ca pacientul sa aiba boala este mai mare decit acest numar, tratamentul va fi administrat, iar in caz contrar nu.
Concluzii
Daca presupunem ca pacientul nu poate avea in acelasi timp un cheag sau o singerare (Mrx si Rrx nu pot avea loc in acelasi timp), atunci probabilitatea pentru administrarea de anticoagulante pacientului suspect de embolism pulmonar este egal cu 0,14286.
Cu alte cuvinte, daca estimam ca probabilitatea de embolism pulmonar este mai mare de 14,3 %, atunci pacientul ar trebui tratat. Daca probabilitatea obtinuta este mai mica de 14,3 %, tratamentul nu se va aplica. In acest caz, probabilitatea de embolism pulmonar de aproximativ 40-60 % este mult mai mare decit pragul de tratament si ar trebui administrate anticoagulantele.
A trata, a nu trata sau a testa ?
- Apendicita acuta -
Descrierea cazului :
La cabinet se prezinta o femeie in virsta de 35 de ani cu febra, dureri abdominale si o sensibilitate ridicata in partea dreapta jos a abdomenului.
Are pacienta noastra apendicita acuta ? Poate o analiza a globulelor albe din singe sa ne mareasca siguranta diagnosticului ca pacienta sa aiba apendicita acuta ?
Ipotezele de lucru
Statisticile anterioare arata ca, daca operatia de apendicita acuta este realizata in 24 de ore de la prezentarea la medic, 1 pacient din 275 a decedat, iar 274 de pacienti au supravietuit, adica mortalitatea (Mrx) va fi de :
![]()
![]()
Daca operatia este
intirziata cu 24 ore, atunci 13 pacienti din 725 au decedat, deci
mortalitatea fara tratament (M) este de:
Eficacitatea operatiei in apendicita acuta (E) este de :
![]()
![]()
In
cazul pacientilor care au fost operati datorita unor dureri
abdominale, dar care nu aveau apendicita acuta, 26 de pacienti
din 12655 au decedat:
Concluzii
Sensibilitatea (S) si specificitatea (Sp) testului numarului leucocitelor impreuna cu intervalele de incredere respective (specifice) au fost realizate in urma unui studiu realizat de specialisti in domeniu.
In acest exemplu, pacientul nostru ce prezinta dureri abdominale are numarul de leucocite de 11000 mm3. Pentru aceasta valoare, sensibilitatea (S) si specificitatea testului (Sp) numarului leucocitelor in diagnosticarea apendicitei acute este de 76 % si respectiv 74 %.
Valorile determinate pentru testarea pragului sunt de 5,43 % si pentru pragul de tratament 34,1 %. Aceasta inseamna ca nu ar trebui sa cerem o analiza a numarului leucocitelor doar daca estimarea noastra ca pacientul sufera de apendicita se afla sub valoarea de 5,43 %, adica este foarte probabil ca pacientul sa nu sufere de apendicita acuta; putem trata pacientul daca estimarea noastra depaseste 34,1 %.
In cazul in care estimarile se situeaza intre 5,43 % si 34,1 % ne aflam intr-o zona de incertitudine si trebuie efectuate noi teste :
Figura nr.1 Limitele pragului de tratament
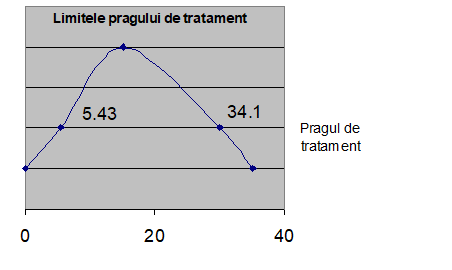
Aceste limite pot varia in functie de ipotezele initiale si, in final, pot aparea unele diferente datorate tocmai acestor ipoteze, de exemplu presupunerea ca singerarea datorata anticoagulantelor poate sa aiba loc in acelasi timp cu un cheag sau nu.
| Contact |- ia legatura cu noi -| | |
| Adauga document |- pune-ti documente online -| | |
| Termeni & conditii de utilizare |- politica de cookies si de confidentialitate -| | |
| Copyright © |- 2024 - Toate drepturile rezervate -| |
|
|
|||
|
|||
|
|||
Lucrari pe aceeasi tema | |||
|
| |||
|
|||
|
|
|||