
| Medicina | Medicina veterinara | Muzica | Psihologie | Retete | Sport |
Medicina
|
|
Qdidactic » sanatate & sport » medicina Anestezice generale - analgezicele opioide - caracteristica comparativa a anestezicelor intravenoase |
Anestezice generale - analgezicele opioide - caracteristica comparativa a anestezicelor intravenoase
Anestezice generale
Anestezicele generale (AG) reprezinta RM, ce provoaca o deprimare generala a functiilor SNC manifestata prin somn, analgezie, anestezie, suprimarea reflexelor viscerale, sensoriale si relaxarea musculaturii striate. Aceste efecte sint de intensitate variabila, in dependenta de tipul anestezicului, doza lui si nivelul necesar al anesteziei, reiesind din situatia clinica.
Deosebim urmatoarele tipuri de anestezie:
inhalatorie
neinhalatorie
combinata
a) neuroleptanalgezie
b) ataralgezie (tranchiloanalgezie)
c) antidepranalgezie
d) combinata cu M-colinoblocante, sau miorelaxante.
Complicatiile ce pot survine in timpul anesteziei generale sau in perioada postoperatorie sint variate. Cu scopul prevenirii lor e necesar efectuarea premedicatiei, ce include:
Calmarea pacientului, utilizandu-se barbituricele, tranchilizantele, neurolepticele etc.
Favorizarea unei inductii rapide, cu fenomene de excitatie minime.
Micsorarea necesarului de anestezic general, respectiv evitarea dozelor cu risc toxic.
Completarea efectului analgezic si limitarea durerilor postoperatorii.
Impiedicarea stimularii vagale: reflexelor cardioinhibitoare nocive, hipersalivatiei, hipersecretiei traheobronsice, vomei, spasmului laringian in timpul inhibitiei. In acest scop se utilizeaza m-colinoblocantele - atropina, scopolamina, platifilina sau neurolepticele in doze mici.
Evitarea aritmiilor ectopice de patogenie cateholaminergica prin administrarea preventiva a b-adrenoblocantelor sau simpatoliticelor.
Mecanismul de actiune. Anestezicele generale actioneaza asupra diferitor verige ale transmiterii impulsurilor nervoase in SNC:
eliberarea endorfinelor si enkefalinelor;
deprimarea proceselor metabolice (oxidarea, formarea macroergilor);
inhibarea eliberarii mediatorilor din membrana presinaptica in fanta sinaptica;
micsorarea sensibilitatii structurilor postsinaptice;
potentarea proceselor GABA - ergice inhibitoare.
Clasificarea. Toate anestezicele generale se clasifica in:
RM pentru narcoza inhalatorie;
RM pentru narcoza neinhalatorie;
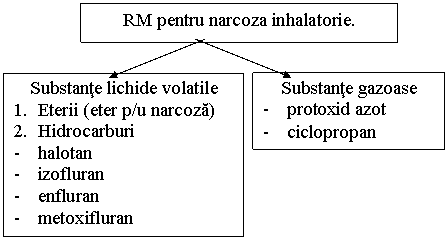
RM pentru narcoza neinhalatorie
Barbiturice
tiopental sodiu
hexobarbital sodiu
metohexital sodiu
Derivatii engenolului
propanidid
Remedii de structura steroida
hidroxidion
Benzodiazepine
diazepam, lorazepam
midazolam
Derivatii fenciclidinei
ketamina
Derivatii imidazolului
etomidat
Derivatii GABA
oxibutirat sodiu
Analgezice opioide
fentanil
trimeperidina
morfina
Tabelul 1.
Analgezicele opioide
|
Denumirea |
DT medie (mg) |
Activitatea la introducerea orala in compar.cu admin.parenter |
Durata analgeziei (ore) |
Eficacitatea |
Riscul aparitiei dependentei fizice, psihice |
|
Morfina |
|
Joasa |
|
Inalta |
Inalta |
|
Hidromorfonul |
|
Joasa |
|
Inalta |
Inalta |
|
Oximorfonul |
|
Joasa |
|
Inalta |
Inalta |
|
Metadonul |
|
Inalta |
|
Inalta |
Inalta |
|
Meperidina |
|
Medie |
|
Inalta |
Inalta |
|
Fentanil |
|
Numai parenteral |
|
Inalta |
Inalta |
|
Sufentanil |
|
Numai parenteral |
|
Inalta |
Inalta |
|
Levorfanol |
|
Inalta |
|
Inalta |
Inalta |
|
Oxicodonul |
|
Medie |
|
Medie |
Intermediar |
|
Propoxifenul |
|
Numai per os |
|
Joasa |
Jos |
|
Pentazocina |
|
Medie |
|
Medie |
Jos |
|
Nalbufina |
|
Numai parenteral |
|
Inalta |
Jos |
|
Buprenofina |
|
Numai parenteral |
|
Inalta |
Jos |
|
Butorfanol |
|
Numai parenteral |
|
Inalta |
Jos |
Tabelul 2
Caracteristica comparativa a anestezicelor generale inhalatorii
|
Parametrii |
Fluorotanul |
Eterul dietilic |
Enfluranul |
Metoxifluranul
|
Protoxidul de azot |
Ciclopropanul |
||||
|
I. Proprietati fizico-chimice Lichid volatil |
|
|
|
(putin) |
|
|
||||
|
Gaz |
|
|
|
|
|
|
||||
|
Coeficientul de repartitie sange gaz |
|
|
|
|
|
|
||||
|
Inflamabil |
|
|
|
|
|
|
||||
|
Explozibil |
|
|
|
|
-(+ cu O2) |
|
||||
|
Efect coroziv |
|
|
|
|
|
|
||||
|
Alterarea cauciucului |
|
|
|
si polivnilul) |
|
|
||||
|
Gust |
Dulciu |
|
|
|
|
Dulciu |
||||
|
Miros |
De fructe |
Patrunzator |
|
|
|
Dulciu |
||||
|
II. Efectul anestezic Potenta |
|
|
|
|
|
|
||||
|
Concentratii ce produc pierderea cunostintei |
|
|
|
|
|
|
||||
|
Concentratii pentru mentinerea anesteziei |
|
|
|
|
|
|
||||
|
Perioada de inductie min |
Pana la 10 |
|
Pana la 10 |
|
|
|
||||
|
Succesiunea fazelor |
rapida |
lenta |
rapida |
lenta |
rapida |
rapida |
||||
|
Fenomene de excitatie |
|
|
|
|
|
|
||||
|
Analgezia |
slaba |
moderata |
slaba |
buna |
slaba |
buna |
||||
|
Relaxarea musculara |
incompleta |
buna |
moderata |
buna |
slaba |
buna |
||||
|
Deprimarea respiratiei |
|
|
|
|
|
|
||||
|
FCC |
bradicardie |
bradicardie |
tahicardie |
tahicardie |
tahicardie |
|
||||
|
Presiunea arteriala |
micsoreaza |
Nu modifica |
micsoreaza |
micsoreaza |
Nu modifica |
Nu modifica |
||||
|
Actiunea iritanta |
|
|
|
|
|
|
||||
|
Revenirea dupa anestezie |
rapida |
lenta |
rapida |
lenta |
rapida |
rapida |
||||
|
Frecventa gretei si vomei |
mica |
mare |
mica |
mica |
mare |
mica |
Nota: + - prezenta efectului si gradului de manifestare
- nu influenteaza
- lipsa efectului
Farmacodinamia. Actiunea asupra sistemelor de organe cu 40-50 minute) inaintea utilizarii anestezicului general.
SNC. AG scad viteza proceselor metabolice in creier. Majoritatea acestor RM maresc tensiunea intracraniana
2. Sistemul respirator: toate anestezicele generale cu exceptia eterului si protoxidului de azot scad volumul respirator, de aceea compensator mareste frecventa respiratiei.
AG poseda un efect prountat bronhodilatator (mai ales halotanul) si se foloseste in tratamentul acceselor de astm bronsic si in raul asmatic (status astmaticus). Administrarea AG in aceste cazuri necesita suspendarea preventiva a simpatomimeticelor.
3. SCV. Hidrocarburile micsoreaza TA; halotanul si enfluranul prin scaderea debitului cardiac, iar izofluranul si desfluranul prin micsorarea RVP. Eterul si ciclopropamul pot sa nu modifice TA sau pot provoca o hipertensiune arteriala prin actiunea simpatomimetica directa. Halotanul provoaca bradicardie din cauza actiunii directe asupra cordului, iar celelalte hidrocarburi provoaca tahicardie reflectorie.
4. AG micsoreaza viteza circulatiei hepatice cu 15-45% din cea initiala.
5-Sistemul urinar. Intr-o masura mica sau mai mare toate AG micsoreaza viteza circulatiei renale si filtratiei clomerulare.
Miometrul. Relaxeaza miometrul hidrocarburile (halotanul, enfluranul, izofluranul). Nu influenteaza practic miometrul protoxidul de azot.
Farmacocinetica. Adancimea anesteziei e determinata de concentratia AG in SNC. Viteza de inductie depinde de mai multi factori farmacodinamici, unul dintre care reprezinta solubilitatea, exprimata prin coeficientul de repartitie sange/gaz. Pentru protoxidul de azot si ciclopropan el e egal cu 0,5, adica putin solubil in sange, deaceea repede se instaleaza echilibrul dinamic in SNC si respectiv inducerea anesteziei va fi rapida. AG bine solubile in sange cu coeficientul de repartitie >10 ca exz. eterul metoxifluranul au perioada de inducere a anesteziei mai lenta (vezi tab.1). Acest factor are importanta si la viteza eliminarii AG din organism prin caile respiratorii dupa narcoza.
Reactii adverse:
hipotensiune arteriala (hidrocarburile)
deprimarea cordului (hidrocarburile)
inhibarea respiratiei
hipersecretia bronsiala (eterul pentru narcoza)
hipersalivatia (eterul)
stop cardiac (eterul)
convulsii (eterul)
atonie intestinala (eterul)
nefrotoxicitate (metaboliti metoxifluranului)
hipoxie (protoxid de azot)
necroza hepatica (halotanul si enfluranul la persoanele cu defectul genetic al membranei hepatocitelor)
efect teratogen (protoxid azot)
methemoglobinemie (protoxid azot)
edem pulmonar (protoxid azot)
hiperglicemie (ciclopropan)
inhibitia hematopoezei (protoxid azot)
anemie megaloblastica (protoxid de azot)
Indicatiile AG pentru narcoza inhalatorie:
bolnavii cardiaci (halotan, ciclopropan, eter
pentru inductie anesteziei, cand este contraindicata administrarea i/v (eter)
anestezia nasterilor pentru profilaxia hemoragiilor postpartum (protoxid azot)
pacientii cu astm bronsic (halotan)
in chirurgia abdominala (ciclopropan)
Contraindicatiile AG inhalatorii:
aritmii ectopice (hidrocarburile)
afectiuni hepatice (halotan, metoxifluran)
hipertensiune intracraniana
diabet zaharat (eterul, ciclopropanul)
maladii pulmonare
insuficienta hepatica (hidrocarburile)
insuficienta renala (metoxifluranul)
intoxicatie cu alcool (protoxid de azot)
febra la copii (eterul)
Narcoza neinhalatorie
Narcoza neinhalatorie include administrarea AG i/v i/a, s/c, i/m, i/osos, i/intestinal, per oral.
Avantajele narcozei neinhalatorii fata de cea inhalatorie.
Nu provoaca faza de excitatie, inducerea fiind rapida.
Nu irita mucoasa cailor respiratorii, ce are mare importanta in patologia acestui sistem.
Permite interventii chirurgicale in regiunile gatului, capului, cailor respiratorii superioare.
Narcoza se poate incepe in salon si astfel se protejeaza psihicul pacientului.
Rar apare greata, voma in perioada postoperatorie, destul de important in chirurgia abdominala.
Dezavantajul acestui tip de narcoza constituie reglarea slaba a RM
Clasificarea anestezicelor generale parenterale dupa durata inductiei
si durata actiunii.
I. Inductie rapida 10-30 sec. si durata scurta pana la 10 min.
teopentalul sodic
metohexital sodic
etomidatul
ketamina introdusa i/v
propanididul
II. Inductie moderata 2-5 min si durata instrumediara de actiune 15-60 min.
ketamina introdusa i/m
midazolamul
fentanilul
talamonalul
III. inductie lenta 15-60 min si durata lunga a actiune mai mult 60 min.
hidroxidionul
morfina
oxibutiratul sodic
diazepamul
Tabelul.2
Caracteristica comparativa a anestezicelor intravenoase
|
Parametrii |
Barbituricele |
Ketamina (Calipsol) |
Propanididul (Sombrevin) |
Hidroxidiona (viadril) Predion |
Oxibutirat sodic |
|
Faza de inductie |
10-30 sec. |
10-30 sec i/v 3-4 min i/m |
10-15 sec |
2-4 min |
15-40 min/v 40-60 per os |
|
Succesiunea fazelor |
f. rapida |
f. rapida |
f. rapida |
lenta |
lenta |
|
Profunzimea |
Somn superficial |
Somn superficial |
Somn superficial |
Somn anestezic |
Somn anestezic niv III |
|
Fenomene de excitatie |
La introducerea lenta |
persista |
Relativ frecvente |
lipsesc |
Pot fi |
|
Analgezia |
Slaba sau lipseste |
intensa |
slaba |
insuficienta |
Slaba |
|
Relaxarea musculara |
Slaba si trecatoare |
Nu e influentata |
Fobrilatii la inceput |
|
Marcata |
|
Diminuarea respiratiei |
moderata |
lipseste |
moderata |
moderata |
Nu influenteaza |
|
Diminuarea circulatiei |
moderata |
Directa, inseca se manifesta din cauza excesului catecolaminelor |
Persista (scaderea PA) |
moderata |
Nu influenteaza |
|
Durata anesteziei |
10-15 min |
5-10 min i/v 25 min/m |
3-6 min |
1-3 ore |
1,5-3 ore i/v 1,5-2,5 per os |
|
Trezirea |
Rapida de obicei fara excitatie, voma, persista dezorientarea |
Neplacuta (delir, halucinatii, confuzie, excitatie9 |
rapida |
lenta |
Lenta (cateva ore) cu greata, voma |
Tiopentalul sodic este larg utilizat in anesteziologie. La introducerea i/v pacientul perde cunostinta peste 10-30 sec. si dureaza 10-15 min. Doza necesara pentru anestezie constituie 50-150 mg. Pentru sustinerea efectului se introduce 25-50 mg la fiece 15-20 min. Doza necesara variaza in functie de varsta si sex. Persoanele tinere necesita doze mai mari decat batranii, iar barbatii doze mai mari decat femeile. Preparatul penetreaza bine BHF insa repede se redistribuie in muschi, ficat, rinichi si tesutul adipos. Se fixeaza in proportie mare cu proteinele plasmatice. Se metabolizeaza in ficat cate 12-16% pe ora. Se elimina sub forma metabolizata prin rinichi.
Tiopentalul sodic se foloseste de obicei pentru initierea anesteziei in asociere cu un opioid si un curarizant, in continuare utilizand un anestezic general inhalator.
Inductia si revenirea sunt rapide, practic fara fenomene de excitatie.
Utilizarea tiopentalului sodic micsoreaza edemul cerebral ca urmarea a micsorarii consumului de oxigen si cresterii cantitatii de macroergi si glicogen in creier.
De asemenea pate fi util pentru controlul starii convulsive.
Reactii adverse. Poate produce frisoane postoperator. Dozele mici cresc reflexele laringian si traheobronsic, ce necesita atropinizarea prealabila, dozele mari pot deprima aceste reflexe. La inceputul anesteziei poate provoca o crestere usoara a TA, datorita eliberarii cateholaminelor, in continuare o scadere moderata a TA in urma deprimarii cordului si scaderii debitului cardiac. Este necesar evitarea extravazarii preparatului, care poate provoca necroza locala.
Contraindicatiile. Alergia la barbiturice si status astmaticus sint conztraindicatii absolute. Porfiria, bolile cardiovasculare severe, socul, insuficienta hepatica si renala, uremia, mixedema, anemia grava, boala Adison-presinta contraindicatii relative.
Ketamina este un compus de sinteza, chimic inrudit cu petidina, ce provoaca somn superficial si analgezie intensa. Perioada de inductie la introducerea i/v constituie 10-30 sec. la introducerea i/m 3-4 min. Se distribuie initial in creier, apoi in tesuturile mai putin vascularizate. T ½ - 3,4 ore. Se metabolizeaza in ficat.
Doza administrata initial e cuprinsa intre 1,5-4,5 mg/kg si se injecteaza timp de un minut. La nevoie se repeta ½-1 doza pentru prelungirea efectului. Durata de actiune 5-10 min la introducerea i/v si 25 min la introducerea i/m.
Se caracterizeaza prin triada: catatonie, amnezie, anestezie.
Ketamina nu deprima respiratia, poseda proprietati bronhodilatatoare, datorita stimularii b-adrenrgice.
Ketamina este indicata ca anestezie unic pentru interventii de scurta durata, care nu necesita relaxare musculara. Poate fi utilizata pentru inducerea anesteziei sau suplimentarea anestezicelor cu potenta mica, cum este protoxidul de azot. De asemenea este preferabil la pacientii cu hipovolemie si la astmatici.
Reactii adverse. Mareste presiunea intracraniana si intraoculara. Ketamina mareste secretia salivara si traheobronsica, deci necesita premedicatie cu atropina. Creste debitul cardiac. Rezistenta vasculara pulmonara creste. Greata si voma postoperatorii sint destul de rare, dar care pot fi evitate prin utilizarea atropinei preventiv. Poate majora tonusul miometrului fiind un dezavantaj.
Principalul efect nedorit constituie tulburarile psihice (delir, halucinatii excitatii) in perioada postoperatorie, care pot dura de la cateva ore, pana la cateva zile cu o frecventa de 5-30% din pacienti.
Tulburarile psihice sint mai frecvente la asocierea Ketaminei cu droperidol si atropina. Pentru profilaxia acestor complicatii se recomanda administrarea preventiva a diazepamului in doza 0,2-0,3 mg/kg.
Contraindicatii sint hipertensiunea arteriala, angina pectorala si IM recent, insuficienta cardiaca, traumatismele craniene, tulburarile psihice, glaucomul, cat si interventiile chirurgicale pe faringe si laringe.
Narcoza combinata e cea pentru obtinerea careia se folosesc cateva anestezice, miorelaxante si alte preparate impreuna. Combinarea RM permite obtinerea diferitor efecte (inducerea rapida, analgezie, reflexie, de asemenea potentierea efectului fiecareia din ele, dozele lor fiind micsorate).
Analgezia efectiva prevede urmatoarele scopuri:
Analgezia la timp duce la lichidarea reflexelor somatomotorii, simpatice, vasomotorii, psihosomatice, ce sunt provocate de durere.
In durerile cronice lichideaza sau micsoreaza complicatiile.
Neuroleptanalgezia. Utilizarea unui neuroleptic si analgezic influenteaza selectiv asupra - neuronilor, producand indiferenta psihica, pierderea sensibilitatii durerii fara aparitia somnului.
Neuroleptanalgezia se face cu talamonal, utilizand in premedicatie atropina. Deoarece fentanilul poate deprima respiratia pana la apnee, se recomanda efectuarea respiratiei ajustate, folosind pentru intubatie ditilina.
Avantajele neuroleptanalgeziei sint urmatoarele:
toxicitate minimala
diapazonul terapeutic mare
poate fi dirijat bine
manifesta aparare neurovegetativa a organismului
hemodinamie stabila in timpul interventiei chirurgicale
poseda efect antisoc
poseda efect antivomic
Indicactiile:
interventii chirurgicale de lunga durata si inalt traumatice
interventii pe cord
tratamentul edemului pulmonar
tratamentul socului cardiogen
Contraindicatiile:
lipsa aparatului pentru respiratie ajusta;
psihoze depresive;
alcoolism cronic;
narcomanie;
dereglari extrapiramidale;
operatii cezariene (din cauza inhibarii centrului respirator la fat.
Ataralgezia (tranchiloanalgezie) prezinta administrarea combinata a tranchilizantelor cu analgezicele opioide. Se deosebeste de neuroleptanalgezie prin dereglari respiratorii si hemodinamice mai putin pronuntate in timpul inductiei anesteziei.
Antidepranalgezia prezinta utilizarea antidepresivelor si diazepamului in complex cu analgezicele opioide in perioada postoperatorie. De asemenea e inalt efectiv in suspendarea durerilor in IM acut.
Clonidina - este un a - adrenomimetic presinaptic central, ce poseda efect analgezic pronuntat indiferent de calea introducerii. Clinic s-a dovedit ca administrarea i/m a 100 mcg de clonidina, imediat dupa interventie chirurgicala, prelungeste perioada indolora pana la 10-12 ore indiferent de gradul de traumatizare. Administrarea clonidinei si ketaminei a dovedit o analgezie buna.
De asemenea clonidina e efectiva in:
boli cronice
in asociere cu antipsihotice se utilizeaza in dureri pronuntate postherpetice si dureri de fantoma.
Anestezicele locale
Anestezicele locale reprezinta RM, ce provoaca pierderea reversibila a sensibilitatii necesare dureroase de excitatie conducere, fara lezarea fibrelor nervoase.
Anestezicele locale afecteaza oricare tip de neuron, insa mai cu usurinta fibrele nervoase cu diametru mic si cele putin mielinice (teaca constituie un obstacol in difuziune), la fel si axonii scurti. Mai intai se implica in anestezie fibrele vegetative si cele a durerii si temperaturii, apoi cele proprioceptive, de tact si presiune si la sfirsit fibrele motorii comatice. In ordinea descrisa mai sus dispar senzatiile, incepand cu cele vegetative si terminand cu cele motorii. Revenirea se face invers.
Mecanismul actiunii anestezice
Anestezicele locale stabilizeaza membrana fibrelor nervoase, crescand pragul excitabilitatii si micsorand procesul de depolarizare, pana la impiedicarea dezvoltarii potentialului de actiune propagat, cu blocarea impulsului nervos. Actiunea se datoreaza diminuarii permeabilitatii membranare la ionii de sodiu. Moleculele de anestezie inchid canalele membranare pentru ionii de sodiu. La aceasta contribuie forma neionizata si indeosebi, cea ionizata. Moleculele neionizate, care poseda liposolubilitate si difuzeaza cu usurinta prin membrana, ar comprima canalele de Na+ fie direct, fie ca urmare a modificarii macromoleculelor lipoproteice din componenta membranei. Moleculele ionizate patrunse dinspre interiorul canalelor le-ar inchide in portiunea lor interna, dinspre axoplasma unde se fixeaza probabil de receptori specifici. Aceasta explica de ce fibrele excitate, care au canalele de Na+ deschise prin depolarizare, sint mai sensibile decit cele in repaus, cind canalele sint inchise si moleculele anestezice ionizate nu pot ajunge la receptorul specific. Cresterea concentratiei extraaxonale a Ca2+ antagonizeaza actiunea anestezica locala, posilil prin competitie intre calciul ionic si moleculele ionizate de anestezic, pentru sedii anionice de pe suprafata macromoleculei receptoare.
Clasificarea
I. dupa provenienta
naturale - cocaina
derivati sintetici - tetracaina, procaina, benzocaina, lidocaina, cincocaina etc.
RM cu efect anestezic- clopromazina, difenhidramina, uleiul de garoafe etc.
II. Dupa structura chimica
derivati ai ac.paraaminobenzoic (esteri) - procaina, tetracaina, benzocaina, clorprocaina.
Derivati ai acetilcolinei - prilocaina, lidocaina, etidocaina, mepivacaina, trimecaina
Derivati ai chinolinei - cincocaina
III. Dupa potenta:
compusi cu potenta mare (activi in concentratii mici) - tetracaina, cincocaina, bupivacaina, etidocaina
cu potenta medie - lidocaina, trimecaina, cocaina, benzocaina
cu potenta mica - procaina, clorprocaina
IV. dupa durata de actiune
durata lunga - (3 ore si mai mult) - benzocaina, bupivacaina, etidocaina, cincocaina
durata medie - 1-2 ore - lidocaina, mepivacaina, prilocaina
durata scurta (20-40 min) - procaina, cocaina, clorprocaina, tetracaina.
Altele efecte farmacologice (deobicei slab pronuntate obisnuit si pronuntate in doze toxice).
SCV - initial stimulat, probabil secundar datorita indepartarii unor influente inhibitoare. Se produc fenomene de excitatie psihomotorie cu neliniste hiperreflectivitate, tremor, uneori confuzie si delir, care pot fi urmate de convulsii clonice. La doze toxice SNC este deprimat, somnolenta, incoordonare motorie, pierderea cunostintei si oprirea respiratiei.
SNC - in concentratii mari deprima miocardul si scad debitul cardiac, bradicardie, micsorarea amplitudei contractiilor, creste perioada refractara, conductibilitatea scade, uneori fibrilatii si stop cardiac in diastola. Dilatarea arteriolelor produse scaderea PA. Cocaina constricta vasele si poate provoca.
Potenta - depinde de liposolubilitate. Compusii liposolubili (bupivacaina si etidocaina) patrund in mare masura, fiind activi in concentratii mici.
Intensitatea - este proportionala concentratiei solutiei. Concentratii mari sint necesare pentru anestezia infiltrativa, truncullara, epidurala, pahianestezie. Volumul solutie de o anumita concentratie este important pentru intinderea teritoriului cuprins de anestezie.
Durata - depinde de:
capacitatea AL de a se lega cu proteine.
doza
circulatia locala.
Cele ce se leaga puternic cu proteinele membranare (bupivacaina, etidocaina) au un efect durabil. Efectul vasodilatator scurteaza durata anesteziei. Cresterea circulatiei prin inflamatie scurteaza durata. Asocierea cu vasoconstrictoare (adrenomimetice) majoreaza durata efectului (cu 30% pentru anestezia infiltrativa si de 2 ori pentru cearegionala). Vasoconstrictoarele mai putin influenteaza durata AL liposolubile.
Farmacocinetica. Anestezicele locale se folosesc sub forma de saruri solubile in apa, de obicei clorhidrat. Solutiile care le contin au o reactie acida si sint stabile. Ele au cantitati mici de molecule liposolubile, neionizate, capabile sa difuzeze in tesuturi pentru a ajunge la locul de actiune. Injectarea in tesuturile inflamate cu un pH scazut, diminueaza cantitatea de molecule neionizate, micsorand capacitatea de difuzie, respectiv li eficacitatea.
Benzocaina si analogii ei, nu cuprinde in molecula sa gruparea aminohidrofila, respectiv nu se pot prezenta sub forma cationica, au actiune anestezica locala in dependenta de pH. Patrund in cantitate mare in interiorul membranei fibrelor nervoase, de unde actioneaza blocand canalele Na+.
Caile de administrare (sau tipurile de anestezie).
I. Anestezia de suprafata sau de contact.
pe piele-pielea intacta este impermeabila pentru anestezie, aceasta din urma fiind ineficace. Ele sint active numai daca pielea este lezata (dermatoze acute, cronice).
Pe mucoase: conjuctivala si corneea, nazala, bucala, faringiana si esofagiana, tractul traheobronsic, aparatului genitourinar.
Aceasta anestezie nu intereseaza tesutul submucos
II. Infiltratie - injectarea in tesuturi, strat cu strat. Ea poate interesa pielea sau tesuturile profunde.
III. Anestezie de conducere sau regionala - injectarea in preajma unei formatiuni nervoase mari
a) Anestezicele prin bloc nervos (trunculara sau plexala) - injectarea la nivelul nervilor periferici sau a plexurilor-nervii intercostali, nervi cranieni senzitivi, nervul isciatic, femural, plex brahial, cervical etc. Zona anestezica este situata distal, incepand de la cativa centimetri de la locul injectarii. Apare mai repede in cazul nervilor decat de la locul injectarii.
b) Rahianestezia (sau anestezia spinala) - introducerea solutiei anestezicului in spatiul subarahnoidian, in lichidul cefolorahidian. Injectarea se face de obicei intre vertebrele 3 si 4 lombare, realizand rahianestezia joasa utila pentru interventiile chirurgicale pe abdomenul inferior, perineu si extremitati. Anestezicul actioneaza asupra radacinilor spinale si asupra structurilor superficiale ale maduvei, interesand fibrele senzitive si motorii somatice si fibrele simpatice. Deoarece fibrele vegetative sint mai sensibile, blocul simpatic se produce incepand cu circa 2 segmente spinale mai sus decat blocul senzitiv. Fibrele motorii, fiind mai rezistente, paralizia motorie incepe cu circa 2 segmente mai jos.
c) Anestezia epidurala- injectarea in spatiul epidural, de regula in zona lombara (mai rar toracic). Anestezia caudala este o varianta realizata prin injectarea prin canalul caudal. Anestezicul difuzeaza prin dura in spatiul subarahnoidian, de asemenea patrunde in spatiul paravertebral provocand bloc nervos paravertebral. Cu cat volumul injectat este mai mare, cu atat nivelul anesteziei este mai inalt. Concentratiile mici blocheaza fibrele simpatice, cele medii adaoga blocul senzitiv, iar cele mari provoaca si paralizie motorie. Nivelul blocului motor este la 4-5 segmente spinale sub cel al zonei de insensibilitate.
Absorbtia
Absorbtia din locul aplicarii sau injectarii depinde de:
caracteristicele anestezicului folosit;
de cantitatea de anestezie si volumul solutiei;
de locul administrarii. La cantitati egale solutiile mai concentrate realizeaza niveluri plasmatice superioare, deci prezinta risc toxic crescut. Cu cat tesuturile sint mai bine vascularizate, cu atat absorbtia este mai buna. Dupa anestezia infiltrativa concentratia este mica, iar a nervilor intercostali-mare, dupa anestezia epidurala-mare, dupa rahianestezie-mica. Absorbtia de pe mucoase este semnificativa si creste la inflamatia sau lezarea lor. De la nivelul mucoasei traheobronsice este rapida si aproape completa. Tipul obtinerii concentratiei plasmatice maxime este progresiv mai mare pentru aplicatia pe mucoase (5 min), muschi (5 min), infiltratie subcutanata (45 min).
Transportul
In sange anestezicele locale se lega cu proteinele (amidele mai mult decat esterii). Ele sint distribuite la inceput, catre tesuturile cu vascularizatie bogata-creier, plaman miocard, ficat, rinichi, apoi sint treptat redistribuite la tesutul adipos si muscular. Trec cu usurinta prin bariera hematoencefalica si placenta.
Metabolizarea
Compusii esterici rapid prin hidroliza de colinesteraza plasmatica si esterazele hepatice. Aceasta determina durata scurta de actiune si toxicitatea mica.
Compusii amidici sint metabolizati lent la nivelul hepatic prin N-dezalchilare (lidocaina si analogii ei), apoi hidrolizati si partial conjugati. O mica parte se elimina sub forma neschimbata. Riscul toxic este mare.
Indicatiile anestezicele locale. In oftalmologiecheratite, in tratamentul hemoraizilor -se utilizeaza sub forma de supozitorii sau unguente. Stomatologie - tratamentul glositelor, pulpitelor, paradontitelor, cariesului. Asocierea anestezicelor locale cu cele generale in chirurgie, blocade paranefrale in colici renale, blocade paravertebrale in radiculite. lidocaina se utilizeaza in cardiologie pentru suspendarea tahiaritmiilor.
Reactii adverse:
Reactii alergice mai des provoca compusii esterici. Hipertermie maligna de tip idiosincrazic pot produce anestezicele amide. Bradicardie si hipotensiune arteriala in urma paraliziei simpatice poate produce anestezicele in rahianestezie. De asemenea rahianesteziile decurg cu cefalee. Hipertensiunea arteriala - cocaina. Convulsii tonico-clonice pot fi la introducerea rapida a lidocainei i/venoase. Methemoglobinemie poate provoca prilocaina.
| Contact |- ia legatura cu noi -| | |
| Adauga document |- pune-ti documente online -| | |
| Termeni & conditii de utilizare |- politica de cookies si de confidentialitate -| | |
| Copyright © |- 2025 - Toate drepturile rezervate -| |
|
|
|||
|
|||
|
|||
Documente online pe aceeasi tema | |||
|
| |||
|
|||
|
|
|||








